Lupus ban đỏ
Nội dung
- Giới thiệu
- Các loại lupus ban đỏ
- Dịch tễ học
- Nguyên nhân và yếu tố nguy cơ
- Cơ chế gây bệnh
- Triệu chứng và Biểu hiện lâm sàng
- Chẩn đoán
- Biến chứng
- Điều trị
- 5 điều người bệnh lupus cần tránh
- Lối sống
- Chế độ ăn
- Tiên lượng
- Sống chung với lupus
- Tóm tắt
Giới thiệu
Lupus ban đỏ là một nhóm các bệnh tự miễn mạn tính, trong đó hệ thống miễn dịch của cơ thể tấn công nhầm vào các mô và cơ quan khỏe mạnh của chính nó. Cuộc tấn công này gây ra tình trạng viêm lan rộng và có thể ảnh hưởng đến nhiều bộ phận khác nhau của cơ thể, bao gồm khớp, da, thận, tế bào máu, não, tim và phổi. Thuật ngữ "lupus" thường được sử dụng thay thế cho lupus ban đỏ hệ thống, là dạng bệnh phổ biến và nghiêm trọng nhất, nhưng cũng có các dạng bệnh khác chủ yếu ảnh hưởng đến da. Lupus được đặc trưng bởi các giai đoạn bệnh, gọi là đợt bùng phát, xen kẽ với các giai đoạn lui bệnh hoặc triệu chứng nhẹ hơn. Mặc dù không có cách chữa khỏi hoàn toàn, các phương pháp điều trị có thể giúp kiểm soát triệu chứng, ngăn ngừa các đợt bùng phát và giảm nguy cơ tổn thương cơ quan, cải thiện đáng kể chất lượng cuộc sống cho người bệnh.
Các loại Lupus ban đỏ
Lupus biểu hiện dưới một số dạng:
Lupus ban đỏ hệ thống: Còn gọi là lupus ban đỏ toàn thân. Đây là dạng phổ biến nhất và có thể dao động từ nhẹ đến nặng. Lupus ban đỏ hệ thống có thể ảnh hưởng đến gần như mọi hệ thống cơ quan trong cơ thể. Đặc điểm nổi bật của nó là sự sản xuất tự kháng thể, đặc biệt là kháng thể kháng nhân (ANA), nhắm vào các thành phần bên trong nhân tế bào.
Lupus ban đỏ ở da: Dạng này chỉ giới hạn ở da và biểu hiện dưới dạng các loại phát ban và tổn thương khác nhau. Nó có thể xảy ra đơn độc hoặc là một đặc điểm của lupus ban đỏ hệ thống. Lupus ban đỏ ở da được chia thành các phân nhóm:
- Lupus ban đỏ ở da cấp tính: Thường biểu hiện dưới dạng "ban cánh bướm" đặc trưng (ban đỏ ở gò má) lan qua má và mũi, thường bị kích hoạt hoặc nặng hơn do tiếp xúc với ánh nắng mặt trời. Nó liên quan chặt chẽ với lupus ban đỏ hệ thống đang hoạt động.
- Lupus ban đỏ ở da bán cấp: Đặc trưng bởi các tổn thương đỏ, hình nhẫn hoặc có vảy ở những vùng da tiếp xúc với ánh nắng như cánh tay, vai, cổ và thân mình. Những tổn thương này thường không để lại sẹo nhưng có thể gây thay đổi sắc tố da. Lupus da bán cấp có mối liên hệ vừa phải với bệnh hệ thống.
- Lupus ban đỏ ở da mạn tính / Lupus ban đỏ dạng đĩa: Đây là dạng phổ biến nhất của lupus ban đỏ ở da. Nó gây ra các tổn thương dày, có vảy, hình đồng xu, thường ở mặt, da đầu và tai. Tổn thương do lupus ban đỏ dạng đĩa có thể dẫn đến sẹo vĩnh viễn, rụng tóc và đổi màu da. Mặc dù thường chỉ giới hạn ở da, một tỷ lệ nhỏ những người mắc lupus ban đỏ dạng đĩa cuối cùng có thể phát triển thành lupus ban đỏ hệ thống.
Lupus ban đỏ do thuốc: Hội chứng này là do tiếp xúc với một số loại thuốc kê đơn. Các triệu chứng thường giống với lupus ban đỏ hệ thống (ví dụ: đau khớp, đau cơ, sốt, viêm màng tim hoặc phổi) nhưng hiếm khi liên quan đến các cơ quan chính như thận hoặc não. Các triệu chứng thường hết trong vòng vài tuần đến vài tháng sau khi ngừng sử dụng loại thuốc gây bệnh. Các thủ phạm phổ biến bao gồm thuốc procainamide, hydralazine, quinidine, isoniazid và một số chất ức chế TNF (yếu tố hoại tử khối u).
Lupus sơ sinh: Lupus sơ sinh là một tình trạng hiếm gặp xảy ra khi trẻ sơ sinh nhận được các tự kháng thể từ mẹ (mẹ có thể bị lupus ban đỏ khoặc không). Bản thân trẻ sơ sinh không thực sự mắc bệnh lupus. Thay vào đó, các kháng thể của mẹ truyền qua nhau thai trong thời kỳ mang thai có thể ảnh hưởng đến em bé. Biến chứng tiềm ẩn nghiêm trọng nhất là block tim bẩm sinh (một dạng rối loạn nhịp tim), là tình trạng vĩnh viễn và có thể cần máy tạo nhịp tim. Hầu hết các triệu chứng khác sẽ hết trong vòng sáu tháng đầu đời khi kháng thể của mẹ được loại bỏ khỏi cơ thể trẻ.
Dịch tễ học
Lupus có thể ảnh hưởng đến mọi người ở mọi lứa tuổi, giới tính và sắc tộc. Tuy nhiên, nó ảnh hưởng không cân đối đến:
- Phụ nữ: Khoảng 9/10 người trưởng thành được chẩn đoán mắc bệnh lupus là phụ nữ.
- Tuổi tác: Hầu hết các chẩn đoán xảy ra trong độ tuổi sinh đẻ, thường là từ 15 đến 45 tuổi.
- Chủng tộc/Sắc tộc: Lupus phổ biến hơn và thường nghiêm trọng hơn ở những người gốc Phi, gốc Tây Ban Nha/Latinh, gốc Á, người Mỹ bản địa, người bản địa Alaska và người dân đảo Thái Bình Dương so với người da trắng.
Nguyên nhân và yếu tố nguy cơ
Nguyên nhân chính xác của lupus vẫn chưa được biết rõ, nhưng người ta tin rằng nó là kết quả của sự tương tác phức tạp giữa các yếu tố di truyền, môi trường, nội tiết tố và hệ thống miễn dịch.
- Di truyền: Mặc dù lupus không được di truyền trực tiếp như các rối loạn gen di truyền, nhưng trong gia đình có người mắc bệnh sẽ làm tăng nguy cơ.
- Môi trường: Một số yếu tố kích hoạt có thể khởi phát hoặc làm nặng thêm bệnh lupus như:
- Tia cực tím (UV): Tiếp xúc với ánh nắng mặt trời là một yếu tố kích hoạt phổ biến gây phát ban da và các đợt bùng phát toàn thân.
- Nhiễm trùng: Một số bệnh nhiễm virus hoặc vi khuẩn có thể kích hoạt khởi phát lupus hoặc các đợt bùng phát, ví dụ Virus Epstein-Barr (EBV).
- Thuốc: Một số loại thuốc có thể gây ra lupus như đề cập ở trên.
- Căng thẳng (Stress): Căng thẳng thể chất hoặc cảm xúc đáng kể có thể góp phần gây ra các đợt bùng phát.
- Độc tố: Tiếp xúc với một số hóa chất (ví dụ: bụi silic) có thể liên quan bệnh lupus/
- Nội tiết tố: Bệnh rất phổ biến ở phụ nữ trong độ tuổi sinh đẻ cho thấy rằng nội tiết tố nữ, đặc biệt là estrogen, có thể đóng vai trò trong khởi phát và tiến triển của bệnh. Các triệu chứng đôi khi có liên quan với chu kỳ kinh nguyệt và thai kỳ.
Cơ chế gây bệnh
Lupus phát sinh từ một khiếm khuyết trong hệ thống miễn dịch, dẫn đến:
- Sản xuất tự kháng thể: Hệ miễn dịch sản xuất các kháng thể chống lại các thành phần và protein trong cơ thể, gọi là tự kháng thể. Tự kháng thể quan trọng nhất trong bệnh lupus là kháng thể kháng nhân ANA (là loại kháng thể chống lại các thành phần trong nhân của tê bào).
- Hình thành phức hợp miễn dịch: Các tự kháng thể này liên kết với các tự kháng nguyên, tạo thành các phức hợp miễn dịch.
- Lắng đọng ở mô: Các phức hợp miễn dịch lưu thông trong máu và có thể lắng đọng ở các mô khác nhau (ví dụ: thận, da, khớp, thành mạch máu).
- Viêm và tổn thương: Sự lắng đọng của các phức hợp miễn dịch kích hoạt phản ứng viêm liên quan đến việc kích hoạt bổ thể và huy động các tế bào viêm, dẫn đến tổn thương mô và các biểu hiện lâm sàng của lupus.
Triệu chứng và Biểu hiện lâm sàng
Các triệu chứng lupus rất đa dạng, tùy thuộc vào loại lupus và hệ thống cơ thể nào bị ảnh hưởng. Chúng có thể phát triển dần dần hoặc đột ngột và có thể nhẹ hoặc nặng, tạm thời hoặc vĩnh viễn.
Các dấu hiệu và triệu chứng phổ biến bao gồm:
Toàn thân: Mệt mỏi cực độ (thường làm cơ thể suy nhược), sốt, sụt cân hoặc tăng cân.
Cơ xương khớp: Đau khớp, cứng khớp, sưng khớp do viêm khớp, thường ảnh hưởng đến bàn tay, cổ tay và đầu gối. Đau cơ.
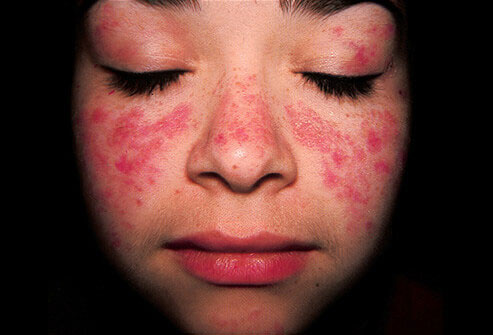
Hồng ban cánh bướm trên mặt trong bệnh lupus ban đỏ. Ảnh: ncrd.com.np
Da:
- Ban đỏ (hồng ban) hình cánh bướm (ngang qua hai má và mũi).
- Tổn thương dạng đĩa (dày, có vảy, gây sẹo).
- Tổn thương da bán cấp (hình nhẫn hoặc có vảy, không gây sẹo).
- Nhạy cảm với ánh sáng (phát ban da sau khi tiếp xúc với ánh nắng).
- Loét miệng hoặc mũi.
- Rụng tóc, có thể thành từng mảng hoặc lan tỏa.
- Hiện tượng Raynaud (ngón tay và ngón chân chuyển sang màu trắng hoặc xanh và cảm thấy tê khi tiếp xúc với lạnh hoặc căng thẳng).
Thận: Viêm thận do lupus là một biến chứng phổ biến và nghiêm trọng. Ban đầu có thể không có triệu chứng nhưng có thể dẫn đến huyết áp cao, tiểu đạm (có protein trong nước tiểu), sưng (phù) ở chân, mắt cá chân và có thể suy thận.
Thần kinh/Tâm thần: Nhức đầu, rối loạn chức năng nhận thức (các vấn đề về trí nhớ, lú lẫn), co giật, đột quỵ, rối loạn tâm trạng (trầm cảm, lo âu), loạn thần.
Phổi: Viêm màng phổi (viêm lớp màng bao quanh phổi, gây đau ngực dữ dội khi thở, viêm phổi, tăng áp phổi.
Tim: Viêm màng ngoài tim (gây đau ngực), viêm cơ tim, viêm nội tâm mạc (viêm màng trong tim, thường có liên quan đến van tim).
Huyết học: Thiếu máu (hồng cầu thấp), giảm bạch cầu, giảm tiểu cầu, tăng nguy cơ đông máu.
Tiêu hóa: Buồn nôn, đau bụng, viêm mạch máu ảnh hưởng đến ruột (hiếm gặp nhưng nghiêm trọng).
Mắt: Khô mắt, viêm mạch máu võng mạc, tổn thương thần kinh thị giác (hiếm gặp).
Chẩn đoán
Chẩn đoán lupus có thể khó khăn vì các triệu chứng rất khác nhau và có thể giống các bệnh khác. Không có xét nghiệm duy nhất nào là quyết định. Chẩn đoán dựa trên sự kết hợp của:
- Bệnh sử: Xem xét chi tiết các triệu chứng, thời điểm khởi phát, thời gian kéo dài và các yếu tố kích hoạt. Tiền sử gia đình mắc các bệnh tự miễn.
- Khám thực thể: Tìm kiếm các dấu hiệu đặc trưng như phát ban, sưng khớp, loét miệng và nghe tim/phổi để phát hiện viêm.
- Xét nghiệm:
- Xét nghiệm tìm kháng thể kháng nhân (ANA): Dương tính ở hầu hết những người mắc Lupus ban đỏ hệ thống, làm cho nó trở thành một xét nghiệm sàng lọc nhạy. Tuy nhiên, ANA dương tính có thể xảy ra ở các bệnh tự miễn khác và thậm chí ở những người khỏe mạnh, vì vậy nó không đặc hiệu cho lupus.
- Xét nghiệm tự kháng thể đặc hiệu: Kháng thể kháng DNA chuỗi kép (anti-dsDNA) và Kháng thể kháng Smith (anti-Sm) rất đặc hiệu cho lupus ban đỏ hệ thống. Các kháng thể Anti-Ro/SSA, anti-La/SSB, anti-RNP và kháng thể kháng phospholipid (anticardiolipin, anti-beta2 glycoprotein I, chất chống đông lupus) cung cấp thêm thông tin chẩn đoán và tiên lượng.
- Công thức máu: Để kiểm tra tình trạng thiếu máu, số lượng bạch cầu thấp hoặc số lượng tiểu cầu thấp.
- Phân tích nước tiểu và Xét nghiệm chức năng thận: Để phát hiện sự liên quan của thận (protein, tế bào máu trong nước tiểu; creatinine tăng).
- Các dấu hiệu viêm: Tốc độ lắng hồng cầu và Protein phản ứng C (CRP) có thể tăng nhưng không đặc hiệu.
- Nồng độ Bổ thể (C3, C4): Thường giảm trong các đợt bùng phát bệnh đang hoạt động, đặc biệt khi có liên quan đến thận.
- Sinh thiết:
- Sinh thiết da: Có thể giúp xác nhận lupus da bằng cách kiểm tra mô da dưới kính hiển vi (miễn dịch huỳnh quang có thể phát hiện sự lắng đọng kháng thể/bổ thể).
- Sinh thiết thận: Thường cần thiết để chẩn đoán và phân loại viêm thận lupus, hướng dẫn các quyết định điều trị.
Phân loại: Các bác sĩ thường sử dụng các tiêu chuẩn phân loại được phát triển bởi Hội Thấp khớp học Hoa Kỳ (ACR) và/hoặc Liên minh các Hiệp hội Thấp khớp học Châu Âu (EULAR). Các tiêu chuẩn này dựa vào các triệu chứng lâm sàng và kết quả xét nghiệm, ví dụ xét nghiệm kháng thể kháng nhân (ANA) dương tính.
Biến chứng của bệnh lupus:
Bệnh lupus có thể gây ra biến chứng về lâu dài:
- Suy thận cần lọc máu hoặc ghép thận
- Bệnh tim mạch tiến triển nhanh (đau tim, đột quỵ)
- Tăng nguy cơ nhiễm trùng (do cả bệnh và phương pháp điều trị bằng thuốc ức chế miễn dịch)
- Loãng xương (liên quan đến việc sử dụng corticosteroid và viêm)
- Tăng nguy cơ mắc một số bệnh ung thư (ví dụ: ung thư hạch)
- Các biến chứng trong thai kỳ (đòi hỏi kế hoạch và xử trí cẩn thận).
Điều trị bệnh lupus
Hiện không có cách điều trị khỏi bệnh lupus. Mục đích của việc điều trị là nhằm:
- Ngăn ngừa và xử trí các đợt bùng phát
- Giảm các triệu chứng toàn thân như đau, mệt mỏi và triệu chứng ở các cơ quan
- Giảm thiểu biến chứng, tổn thương cơ quan
- Cải thiện chất lượng cuộc sống
Kế hoạch điều trị được cá nhân hóa dựa vào loại lupus, mức độ nặng của bệnh, các cơ quan bị tổn thương và các yếu tố khác của bệnh nhân. Phối hợp đa chuyên khoa gồm bác sĩ thấp khớp, bác sĩ da liễu, bác sĩ thận học, bác sĩ tim mạch, bác sĩ thần kinh là cần thiết trong quá trình điều trị người bệnh.
Thuốc:
- Thuốc chống viêm không steroid (NSAIDs): giúp hạ sốt, giảm đau và sưng. Sử dụng thận trọng do các tác dụng phụ tiềm ẩn trên thận, dạ dày và tim mạch.
- Thuốc chống sốt rét: Hydroxychloroquine là thuốc nền tảng cho hầu hết bệnh nhân lupus ban đỏ hệ thống và lupus ban đỏ ở da. Thuốc giúp kiểm soát phát ban da, đau khớp, mệt mỏi, giảm tần suất và mức độ nghiêm trọng của các đợt bùng phát, và có thể làm giảm nguy cơ tổn thương cơ quan và cục máu đông. Cần khám mắt định kỳ để theo dõi độc tính hiếm gặp trên võng mạc.
- Corticosteroid: Prednisone và các loại thuốc tương tự là thuốc chống viêm mạnh được sử dụng để kiểm soát nhanh chóng bệnh đang hoạt động và các đợt bùng phát, đặc biệt là liên quan đến các cơ quan quan trọng của cơ thể. Do các tác dụng phụ đáng kể về lâu dài (tăng cân, nhiễm trùng, loãng xương, tiểu đường, đục thủy tinh thể…), mục tiêu luôn là sử dụng liều thấp nhất có hiệu quả trong thời gian ngắn nhất có thể. Steroid tại chỗ được sử dụng cho các tổn thương da.
- Thuốc ức chế miễn dịch (để thay thế steroid): Được sử dụng cho bệnh lupus nặng hơn hoặc khi không thể giảm liều steroid. Chúng ức chế hệ thống miễn dịch hoạt động quá mức. Ví dụ bao gồm:
- Azathioprine
- Mycophenolate mofetil (thường được dụng cho viêm thận do lupus)
- Methotrexate (chủ yếu cho viêm khớp)
- Cyclophosphamide (thuốc mạnh dành riêng cho tổn thương cơ quan nghiêm trọng, đe dọa tính mạng như viêm thận nặng hoặc lupus thần kinh trung ương)
- Thuốc ức chế calcineurin (ví dụ: Tacrolimus, Cyclosporine)
- Thuốc sinh học (Liệu pháp nhắm trúng đích): Các loại thuốc mới hơn được thiết kế để nhắm vào các bộ phận cụ thể của hệ thống miễn dịch liên quan đến lupus.
- Belimumab (Benlysta): Nhắm vào yếu tố kích thích tế bào lympho B, làm giảm hoạt động của tế bào B.
- Anifrolumab (Saphnelo): Nhắm vào thụ thể interferon.
- Voclosporin (Lupkynis): Một chất ức chế calcineurin được phê duyệt đặc biệt để sử dụng kết hợp với liệu pháp tiêu chuẩn cho viêm thận lupus đang hoạt động.
- Rituximab: Là thuốc kháng thể đơn dòng, đôi khi được sử dụng ngoài chỉ định cho các trường hợp kháng trị.
5 điều người bệnh lupus cần tránh:
5 điều sau đây đã được chứng minh là gây ra các triệu chứng và đợt bùng phát lupus mà người bệnh lupus nên tránh:
- Ánh nắng mặt trời
Những người bị lupus nên tránh ánh nắng mặt trời, vì ánh nắng mặt trời có thể gây phát ban và đợt bùng phát. Một số người nhạy cảm với ánh nắng mặt trời hơn những người khác, nhưng tất cả những người bị lupus đều được khuyên nên thận trọng khi ra ngoài. Nếu cần phải ra ngoài, nhớ mang theo kem chống nắng có SPF ít nhất là 70 và đảm bảo rằng kem chống nắng có chứa Helioplex, một thành phần ngăn chặn tia UV-A và UV-B, cả hai đều có hại cho những người bị lupus. Thoa kem chống nắng lên mọi vùng trên cơ thể, ngay cả những vùng được quần áo che phủ, vì hầu hết các loại quần áo thông thường chỉ bảo vệ làn da của bạn ở mức SPF 5. Ngoài ra, hãy mang theo mũ khi bạn biết mình sẽ ra ngoài. Một số nhà sản xuất đồ thể thao hiện nay sản xuất mũ có tích hợp SPF vào chất liệu, có thể hữu ích cho những người nhạy cảm với ánh sáng.
- Kháng sinh Bactrim và Septra (sulfamethoxazole và trimethoprim)
Bactrim và Septra là thuốc kháng sinh có chứa sulfamethoxazole và trimethoprim. Chúng được xếp vào nhóm thuốc kháng sinh “sulfa” vì chúng chứa một chất gọi là sulfonamide. Bactrim và Septra thường được kê đơn để điều trị nhiễm khuẩn, đặc biệt là nhiễm trùng đường tiết niệu, hoặc được dùng để phòng ngừa nhiễm trùng ở những người dùng thuốc ức chế miễn dịch. Tuy nhiên, cần tránh dùng Bactrim và Septra vì chúng gây tăng nhạy cảm với ánh nắng mặt trời và làm giảm số lượng tế bào máu ở những người bị lupus, dẫn đến bùng phát lupus.
- Tỏi
Tỏi được cho là giúp tăng sức đề kháng (tức là tăng cường hệ thống miễn dịch). Thật không may, việc tăng cường phản ứng miễn dịch lại phản tác dụng ở những người mắc bệnh tự miễn như lupus, vì hệ thống miễn dịch của họ đã hoạt động quá mức. Do đó, những người mắc bệnh lupus nên tránh nấu ăn bằng tỏi hoặc thêm tỏi vào thức ăn. Tuy nhiên, một lượng nhỏ tỏi có thể không gây hại, nhưng hãy cố gắng tránh mua và chế biến thực phẩm nhiều tỏi.
- Mầm cỏ linh lăng

Người bệnh lupus ban đỏ nên tránh ăn mầm cỏ linh lăng. Ảnh: trikaya.net
Mầm cỏ linh lăng chứa một loại axit amin gọi là L-canavanine có thể làm tăng tình trạng viêm ở những người bị lupus bằng cách kích thích hệ thống miễn dịch. Do đó, những người bị lupus và các bệnh lý tự miễn khác nên tránh hoàn toàn mầm cỏ linh lăng.
- Hoa cúc tím (Echinacea)

Người bệnh lupus ban đỏ nên tránh sử dụng thực phẩm bổ sung có hoa cúc tím. Ành: amway.com
Hoa cúc tím thường được sử dụng như một chất bổ sung chế độ ăn uống để tăng cường hệ thống miễn dịch chống lại cảm lạnh và các bệnh khác. Cũng giống như tỏi, vì hoa cúc tím tăng cường hệ thống miễn dịch nên nó có thể gây ra các đợt bùng phát ở những người mắc các bệnh tự miễn như lupus. Trên thực tế, các thực phẩm chất bổ sung cúc tím được bán ở Châu Âu có nhãn cảnh báo khuyên những người mắc các bệnh tự miễn không nên sử dụng. Do đó, những người mắc bệnh lupus và các bệnh tự miễn khác nên tránh các chất bổ sung này. Nói chung, cần phải trao đổi với bác sĩ trước khi dùng bất kỳ loại thuốc hoặc thực phẩm chức năng nào.

Nhãn cảnh báo "Không sử dụng cho người có bệnh tự miễn" trên chai thực phẩm chức năng hoa cúc tím. Ảnh: naturesway.com
Lối sống phù hợp cho người bệnh lupus:
- Tập thể dục thường xuyên: Các hoạt động tác động thấp (đi bộ, bơi lội, đạp xe) có thể giúp kiểm soát mệt mỏi, cứng khớp, duy trì sức khỏe tim mạch và cải thiện tâm trạng. Lắng nghe cơ thể của bạn và tránh gắng sức quá mức.
- Quản lý căng thẳng: Các kỹ thuật như chánh niệm, yoga, thiền định và ngủ đủ giấc có thể giúp đối phó với căng thẳng, là yếu tố có thể kích hoạt các đợt bùng phát.
- Ngừng hút thuốc: Hút thuốc làm trầm trọng thêm hoạt động của lupus và nguy cơ tim mạch, và có thể làm giảm hiệu quả của thuốc chống sốt rét.
- Tiêm chủng: Cân nhắc tiêm các mũi vắc-xin (cúm, phế cầu) để ngăn ngừa nhiễm trùng, yếu tố có thể gây bùng phát. Vắc-xin loại virus sống thường tránh ở những bệnh nhân đang sử dụng thuốc ức chế miễn dịch.
- Chăm sóc y tế thường xuyên: Theo dõi sát diễn tiến bệnh, điều chỉnh phương pháp điều trị và sàng lọc các biến chứng.
- Chế độ ăn: Không có khuyến nghị cụ thể về chế độ ăn cho người bệnh lupus. Các nguyên tắc quan trọng cần cân nhắc cho cho người bệnh lupus
- Ăn uống cân bằng và đa dạng: Bao gồm đủ các nhóm chất dinh dưỡng: carbohydrate phức tạp (ngũ cốc nguyên hạt, rau củ), đạm (thịt gia cầm bỏ da, cá, đậu, các loại hạt), chất béo lành mạnh (dầu ô liu, dầu cá, quả bơ), vitamin và khoáng chất (từ rau xanh và trái cây).
- Ưu tiên thực phẩm chống viêm: Ưu tiên các loại thực phẩm có khả năng giúp giảm viêm trong cơ thể.
- Hạn chế thực phẩm gây viêm hoặc làm trầm trọng các triệu chứng: Tránh hoặc giảm thiểu các loại thực phẩm có thể kích hoạt hoặc làm nặng thêm các triệu chứng lupus.
- Đảm bảo đủ canxi và vitamin D: Quan trọng cho sức khỏe xương, đặc biệt khi bệnh nhân lupus có thể phải dùng corticosteroid, một loại thuốc có thể gây loãng xương.
- Kiểm soát cân nặng: Duy trì cân nặng khỏe mạnh có thể giúp giảm căng thẳng cho khớp và các cơ quan khác.
- Uống đủ nước: Đảm bảo cơ thể được cung cấp đủ nước hàng ngày.
- Tham khảo ý kiến chuyên gia: Chế độ ăn uống nên được cá nhân hóa dựa trên tình trạng sức khỏe, triệu chứng cụ thể và các loại thuốc đang sử dụng của từng bệnh nhân. Nên tham khảo ý kiến của bác sĩ điều trị hoặc chuyên gia dinh dưỡng.
Các nhóm thực phẩm và khuyến nghị cụ thể:
1. Thực phẩm chống viêm:
- Omega-3 fatty acids: Có nhiều trong cá béo (cá hồi, cá thu, cá trích, cá mòi), hạt lanh, hạt chia, quả óc chó. Omega-3 có tác dụng giảm viêm và có thể giúp cải thiện các triệu chứng lupus.
- Chất chống oxy hóa: Có nhiều trong rau xanh đậm, trái cây tươi (đặc biệt là các loại quả mọng như dâu tây, việt quất, mâm xôi), trà xanh, nghệ, gừng. Chất chống oxy hóa giúp bảo vệ tế bào khỏi tổn thương do gốc tự do, có thể đóng vai trò trong bệnh lupus.
- Dầu ô liu nguyên chất: Chứa oleocanthal, một hợp chất có tác dụng chống viêm tương tự như ibuprofen.
- Các loại rau họ cải: Bông cải xanh, súp lơ trắng, cải xoăn chứa nhiều vitamin và khoáng chất, có đặc tính chống viêm.
2. Thực phẩm cần hạn chế (hoặc tránh):
- Thực phẩm chế biến sẵn: Thường chứa nhiều chất béo không lành mạnh, đường, muối và các chất phụ gia có thể gây viêm.
- Chất béo bão hòa và chất béo chuyển hóa: Có nhiều trong thịt đỏ nhiều mỡ, đồ chiên rán, thực phẩm đóng gói. Chúng có thể làm tăng tình trạng viêm.
- Đường tinh luyện và đồ ngọt: Có thể làm tăng viêm và không tốt cho việc kiểm soát cân nặng.
- Muối (natri): Đặc biệt quan trọng đối với bệnh nhân lupus có vấn đề về thận hoặc huyết áp cao. Nên hạn chế thực phẩm đóng hộp, thực phẩm chế biến sẵn và đồ ăn nhanh thường chứa nhiều muối.
- Rượu và caffeine: Nên tiêu thụ ở mức độ vừa phải hoặc tránh nếu chúng làm trầm trọng các triệu chứng.
- Thực phẩm chứa nhiều purine (nếu có vấn đề về thận hoặc bệnh gout): Một số bệnh nhân lupus có thể có vấn đề về thận hoặc tăng acid uric. Trong trường hợp này, nên hạn chế các loại thực phẩm giàu purine như nội tạng động vật, thịt đỏ, hải sản.
3. Canxi và Vitamin D:
- Canxi: Có nhiều trong sữa và các sản phẩm từ sữa (nếu dung nạp tốt), rau xanh đậm, đậu phụ, cá mòi (ăn cả xương).
- Vitamin D: Nguồn chính là ánh nắng mặt trời, nhưng cũng có trong cá béo, lòng đỏ trứng, thực phẩm tăng cường vitamin D. Nhiều bệnh nhân lupus có thể cần bổ sung vitamin D dưới sự hướng dẫn của bác sĩ.
4. Uống đủ nước: Nước rất quan trọng cho chức năng thận và sức khỏe tổng thể. Bệnh nhân lupus nên uống đủ nước hàng ngày.
Tiên lượng của bệnh lupus:
Tiên lượng cho những người mắc bệnh lupus đã cải thiện đáng kể trong vài thập kỷ qua nhờ chẩn đoán sớm hơn, hiểu biết tốt hơn về bệnh và các phương pháp điều trị hiệu quả hơn. Mặc dù lupus vẫn là một tình trạng bệnh lý mạn tính đòi hỏi theo dõi và điều trị suốt đời, hầu hết bệnh nhân có thể sống một cuộc sống năng động.
Tiên lượng rất khác nhau tùy thuộc vào:
- Mức độ nặng của bệnh và cơ quan bị tổn thương: Ví dụ tổn thương thận hoặc hệ thần kinh trung ương thì thường có tiên lượng xấu
- Thời điểm chẩn đoán và điều trị bệnh
- Việc tuân thủ điều trị của người bệnh
- Các bệnh lý khác đi kèm
Tự bản thân bệnh lupus không gây tử vong. Các trường hợp tử vong là do biến chứng của bệnh.
Sống chung với Lupus
Sống chung với một căn bệnh mạn tính, khó lường như lupus đặt ra những thách thức đáng kể. Mệt mỏi, đau đớn, và nhu cầu chăm sóc y tế liên tục có thể ảnh hưởng đến các hoạt động hàng ngày, công việc, các mối quan hệ và sức khỏe tinh thần của người bệnh. Giáo dục bệnh nhân, cách tự quản lý và chăm sóc cùng hệ thống hỗ trợ mạnh mẽ là rất quan trọng. Giải quyết các mối quan tâm về sức khỏe tâm thần như trầm cảm và lo âu, vốn phổ biến trong các bệnh mạn tính, là một phần quan trọng của việc chăm sóc lupus toàn diện.
Tóm tắt
Lupus ban đỏ là một bệnh tự miễn phức tạp và không đồng nhất, đòi hỏi chẩn đoán cẩn thận và quản lý cá nhân hóa, lâu dài. Mặc dù có nhiều thách thức nhưng những tiến bộ trong việc hiểu cơ chế của nó và phát triển các liệu pháp nhắm mục tiêu đã cải thiện đáng kể kết quả. Nhiều nghiên cứu đang tập trung vào việc xác định nguyên nhân, cải thiện các công cụ chẩn đoán, phát triển các phương pháp điều trị an toàn hơn và hiệu quả hơn, và cuối cùng là tìm ra cách chữa khỏi. Chăm sóc toàn diện không chỉ bao gồm điều trị y tế mà còn cả việc điều chỉnh lối sống, giáo dục bệnh nhân và hỗ trợ tâm lý xã hội để duy trì chất lượng cuộc sống của người bệnh tốt nhất có thể.
Ban Biên tập Y Khoa Online
-----------------------------------
Tài liệu tham khảo:
Askanase, A., Shum, K., & Mitnick, H. (2012). Systemic Lupus Erythematosus: An Overview. Social Work in Health Care, 51(7), 576–586.
American College of Rheumatology (ACR): Guidelines and criteria for the diagnosis and management of SLE.
European League Against Rheumatism (EULAR): Recommendations for the management of SLE.
https://www.hopkinslupus.org/lupus-info/lifestyle-additional-information.
Kelley and Firestein's Textbook of Rheumatology
https://my.clevelandclinic.org/health/diseases/4875-lupus






